 לדף
ראשי לדף
ראשי
השתלת איברים
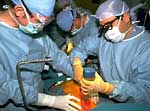
טכנולוגיה רפואית חדישה של החלפת איברים, חלקי איברים, או רקמות, שהגיעו לאי-ספיקה סופנית תוכן הערך: א. הגדרת המושג ב. רקע היסטורי ג. רקע מדעי ד. פרטי דינים 1. התורם 1א. תורם חי 1ב. תורם מת אברים מיוחדים ה. רקע אתי תורם חי תורם מת המסחור באיברים א. הגדרת המושג השתלת איברים היא טכנולוגיה רפואית חדישה של החלפת איברים, חלקי איברים, או רקמות, שהגיעו לאי-ספיקה סופנית – באיברים, חלקי איברים או רקמות תקינים. האיבר המושתל יכול להיות מאותו אדם לעצמו, מאדם לאדם אחר, או מבעל חיים לבן אדם. איברים מושתלים יכולים להיות מלאכותיים או טבעיים, שלמים (כגון כליה, לב, כבד, וכד'), או חלקיים (כגון שסתומי לב, עור, עצם, וכד'). ב. רקע היסטורי כבד – השתלות הכבד הראשונות בבעלי חיים בוצעו בשנת 1956, והשתלת הכבד המוצלחת הראשונה באדם בוצעה בשנת 1963 ע"י שטרצל. אכן, אד שנת 1980 הייתה מידת ההצלחה נמוכה מאוד – רק כ- 30% נותרו בחיים שנה לאחר ההשתלה. לאחר הכנסת התרופה המיוחדת למניעת דחיית-שתל – ציקלוספורין (ראה בחלק המדעי), ועם שיפור הטכניקה הכירורגית, וצבירת ניסיון בביצוע ההשתלות, עלתה ההצלחה לממדים כאלו, שאין השתלת הכבד נחשבת עוד כטיפול ניסיוני. כליות – הניסיונות הראשונים להשתלת כליות נעשו על ידי החוקר הרוסי וורונוי בשנת 1936, בידי חוקרים צרפתיים בסוף שנות ה- 40, אשר השתמשו בכליות "טריות" של מוצאים להורג בגיליוטינה, ועל ידי חוקרים אמריקאיים בראשית שנות ה- 50. ההיוותרות בחיים של חולים ראשונים אלו הייתה פחות מ- 9 חודשים. בשנת 1953 בוצעה בהצלחה בארה"ב השתלת כליה מתורם חי, בין שני תאומים זהים, ובשנת 1959 בוצעה השתלת הכליות הראשונה בין תאומים בלתי זהים. עידן השתלות הכליה מתורם מת, תוך שימוש באמצעים תרופתיים נוגדי-דחייה, התחיל למעשה משנת 1962. מאז הלכה והשתפרה הטכניקה הכירורגית, ובעיקר השתכללו האמצעים האימונולוגיים לדיכוי הדחייה מחד, והאפשרות להתאמה טובה מבחינת סיווג הרקמות (קבוצות ה- HLA) מאידך, כך ששיעור ההצלחה של השתלת כליות מחי או ממת הגיע לממדים כאלו שטיפול זה נחשב לשגרתי מבחינה רפואית. לב – בשנת 1905 שתלו קארל וגותרי לב בצוואר כלב, אשר פעם במשך כשעה. בשנת 1964 שתל הרדי לב של שימפנזה בחזהו של חולה נוטה למות, אשר פעם כשעה. ביום 3.12.1967 ביצע כריסטיאן ברנרד בקיפטאון, דרום אפריקה, את השתלת הלב הראשונה מאדם לאדם. למרות שמעשהו זה היווה פריצת דרך בתחום השתלות הלב היה עצם המעשה כשלון חרוץ, שכן הלב המושתל פעל רק 18 יום. השתלה זו עוררה בשעתה ויכוח מוסרי נוקב בקהילה המדעית ובציבור הרחב בעולם, שכן התורם היה עדיין מוגדר כחי, וביחס למושתל היה זה סיכון רב, ופעולה ניסויית ללא ביקורת מדעית מספקת. למרות הביקורות ואי-ההצלחות הראשונות עורר מעשהו של ברנרד התלהבו רבה, ובמשך השנה הראשונה מאז ההשתלה הראשונה בוצעו כ- 100 השתלות-לב ב- 22 ארצות, וביניהן גם בישראל. בארץ התקיים אז ויכוח נוקב בשאלת המוסריות של ביצוע השתלת הלב, אשר אף הגיע לדיון בכנסת. (דברי הכנסת, ד' שבט תשכ"ט – 25.12.1968 פרק 53. לאחר השתלת הלב השניה, שבוצעה ע"י ד"ר לוי, הייתה דרישה מטעם חה"כ הרב ק. כהנא, להעמידו לדין באשמת הריגת שני אנשים.) לאור הכישלונות בשנים הראשונות נותרו רק מרכזים רפואיים בודדים שהמשיכו בהשתלת הלב, ובראשם המרכז בסטנפורד שבקליפורניה, בראשותו של נורמן שמווי. מאז שנת 1980 עם הכנסת הציקלוספורין לשימוש (ראה להלן ברקע המדעי), ושיפור הטכניקה הכירורגית, חלה עליה משמעותית בשיעור ההצלחה של השתלות הלב, וניתוח זה הפך להיות מקובל ושיגרתי מבחינה רפואית. בראשית שנות ה- 80 הוטסו חולים מישראל לחו"ל לביצוע השתלות לב וכבד, בגלל היעדר מרכז רפואי מאושר בארץ לביצוע ניתוחים אלו. הרבנות הראשית לישראל נזקקה לשאלה זו, לאחר פניה רשמית מטעם משרד הבריאות. הרבנים הראשיים – הרב אברהם שפירא, והרב מרדכי אליהו – הקימו וועדת-השתלות מיוחדת, וביום א' מרחשוון תשמ"ז החליטה הרבנות הראשית להתיר את השתלת הלב בתנאים המיוחדים שקבעה, לבית החולים הדסה בירושלים בלבד, ורק ביחס ללב ולא ביחס לכבד. החלטת הרבנות הראשית אפשרה השתלת לב בישראל בבית החולים הדסה בירושלים, ובחודש אוגוסט שנת 1987 בוצעה ההשתלה המוצלחת הראשונה בישראל. קרנית – ההשתלה המוצלחת הראשונה בחיה נעשתה בשנת 1835 ע"י ביגר. ההשתלה הראשונה בבני אדם נעשתה ע"י זירם בשנת 1906. אכן, התקופה המודרנית של השתלת קרניות מתחילה בשנות ה- 50 של המאה הנוכחית, עם השיפור בטכניקה הניתוחית, והבנה טובה יותר של התהליכים הקשורים למחלות עיניים ומחלות קרנית. בנק הקרניות הראשון הוקם בניו-יורק בשנת 1944, ומאז מהווה מאגר כזה מקור חשוב ביותר לאספקת קרניות להשתלה. ריאות – הניסוי הראשון להשתלת ריאות בוצע ע"י גוטריי בחתול בשנת 1907, אך השתלת ריאות ראשונה באדם נעשתה רק בשנת 1963; המושתל הראשון נפטר כעבור 18 יום. עד להופעת הציקלוספורין דווחו 38 השתלות ריאה, וכולן נכשלו כשלון מוחלט. בשנת 1981 בוצעה לראשונה השתלת לב-ריאות כיחידה אחת, אשר מפחיתה את הסיבוכים שהיו מנת חלקן של השתלות ריאה בלבד. באותו זמן גם הוכנס לטיפול הציקלוספורין למניעה יעילה של דחיית השתל, ומאז מקובלת צורת השתלה זו עם הצלחה טובה. ג. רקע מדעי היות והנושאים הנידונים כאן הם חדשים ומתחדשים בכל יום מבחינה מדעית-רפואית וסטטיסטית, יש בנתונים המובאים להלן רק משום תיאור המצב הנכון בעת כתיבת הכרך הזה, ויש לצפות לשינויים רבים בנתונים אלו עם חלוף העתים. מבחינה רפואית הבעיה העיקרית בהשתלת איברים היא בעיית הדחייה. על מנת ששתל ייקלט באדם הוא צריך להיות דומה (ובאופן אידיאלי – זהה) לסיווג הרקמות שלו, כך שהנוגדנים בגופו לא יתייחסו לשתל כחומר זר, ולא ידחו אותו. על כן בודקים את ההתאמה הרקמתית בין התורם למושתל, וככל שהם דומים יותר, או שהמושתל מכיל פחות תאים חיסוניים-דוחים פעילים, סכויי השתל טובים יותר. דרך אחרת היא שימוש בתרופות המדכאות את המערכת החיסונית, וכך לא יידחה השתל. אכן, תכונת התרופות צריכה להיות כזאת, שלא תפגע באופן משמעותי בתאי המושתל עצמו. החל משנת 1980 הוכנסה לשימוש התרופה ציקלוספורין, שהיא תוצר חילוף חומרים של פטרייה מסוימת. תרופה זו גרמה לפריצת דרך משמעותית בהצלחת ההשתלות של מרבית האיברים. תרופה זו יעילה מאוד במניעת הדחייה של השתל, ומאידך סיבוכיה ותופעות הלוואי שלה חמורים פחות מאלו של התרופות האחרות שהיו בשימוש בעבר. כיום עדיין קיימת העדפה לבחירת איברים עם התאמה רקמתית טובה בין התורם והמושתל, אך עם פיתוח תרופות נוגדי-דחייה יעילים כדוגמת הציקלוספורין, ילך ויפחת הצורך בהתאמה כזו, ובכך תיפתח הדרך ליכולת ניצול טובה יותר של תרומות איברים. תרופות אלו מעלות גם את מספר השתלות הכליה שניתן לתרום מחיים, כך שלא רק קרובי משפחה בקרבת דם עם התאמה רקמתית יכולים להיות תורמים, אלא גם איברים מקרובים באופן רגשי, כמו בן-זוג או חבר וידיד טוב, יכולים להיקלט בהצלחה טובה. כבד – איבר זה ראוי להשתלה, רק אם הוא נלקח מתורם שמת מוות מוחי. הצלחות טובות מדווחות לאחרונה הן במבוגרים והן בילדים. בילדים מתחת לגיל 15 שנה הייתה הצלחה גדולה יותר בקליטת השתל בהשוואה למבוגרים. בארה"ב – בשני מרכזים גדולים – היה שיעור ההיוותרות בחיים שנה לאחר ההשתלה 68% ו- 83%. איכות החיים לאחר השתלה מוצלחת היא טובה מאוד, והמושתלים כמעט שאינם מוגבלים בפעילות כל שהיא. כליות – חולה באי-ספיקת כליות סופנית איננו יכול להיוותר בחיים, אלא אם כן מתמירים את תפקוד הכליות החולות בדרכים חלופיות "לניקוי" דמו מחומרים רעילים, המצטברים בו באופן טבעי. ניתן לבצע זאת בשתי דרכים: האחת היא טיפול בדיאליזה, היינו שימוש במכשיר "המנקה" אם הדם מחומרים רעילים, שצריכים להיות מופרשים על ידי הכליות דרך השתן. דבר זה ניתן לעשותו דרך הדם HEMODIALYSIS, או דרך חלל הבטן PERITONEAL DIALYSIS. הדרך השניה היא שתילת כליה בריאה מחי או ממת. תוחלת החיים במושתלי כליה מתורם חי גדולה יותר בהשוואה למטופלים בדיאליזה, או למושתלי כליה ממת. היוותרות בחיים שנה לאחר השתלה של כליה מתורם חי היא 95% ומתורם מת – 88.6%. הישרדות הכליה המושתלת למשך שנה מגיעה עד 90%. קיימת העדפה לשימוש בכליות מתורם חי שהוא קרוב משפחה בגלל התאמה טובה יותר בסיווג הרקמות. אכן, בשנים האחרונות נעשו ניסיונות לשימוש בכליות מתורם חי שאיננו קרוב משפחה, עם הצלחה סבירה, לאחר הכנתו של החולה על ידי עירויי דם מהתורם. דרגת הסיכון של תורם חי: התמותה המיידית של התורם החי היא פחות מ- 0.1%. סיבוכים מיידים אחרי לקיחת כליה מחי נעים בין 15% ל- 47%, רובם קלים וחולפים, ורק 2.5% הם רציניים. לב – איבר זה ראוי להשתלה רק אם הוא נלקח מתורם שמת מוות מוחי. עד שנת 1980 הייתה מידת ההצלחה בהשתלת לב נמוכה, ופחות מ- 30% נותרו בחיים שנה לאחר ההשתלה. עם הכנסת התרופה ציקלוספורין לשימוש, וכן עם השיפור הטכני-כירורגי, והניסיון המצטבר, חל מפנה דרמטי, והישגי ההצלחה של השתלת לב הגיעו ל- 80% היוותרות בחיים לאחר שנה, ול- 60% היוותרות בחיים לאחר 5 שנים. מרבית החולים העוברים השתלת לב, חוזרים לאורח חיים תקין, כמעט ללא הגבלות. עור – רקמה זו נלקחת מהמת על ידי מכשיר מיוחד הנקרא דרמטום, והיא ראויה לשימוש גם אם היא נלקחת לאחר מוות לבבי. מדובר בשכבה דקה מאוד, שעובייה כמילימטר וחצי. העור נלקח ביריעות רחבות של 10 ס"מ מאזורי הירכיים, השוקיים, ולעיתים מן הזרועות, הגב ושיפולי הבטן. לאחר לקיחת העור, כמעט שאין הדבר ניכר על הגופה באופן חיצוני. ניתן לשמר את העור בחנקן נוזלי בטמפרטורות מתחת ל- 180 מעלות צלזיוס לזמן רב. חולים עם כוויות קשות ונרחבות אינם יכולים להיוותר בחיים אם לא מכסים את שטחי הכוויה, בגלל זיהומים קשים, ואיבוד קשה של חלבונים ונוזלי הגוף. העור הזר נקלט לתקופה של כשבועיים ואחר כך נדחה, אך בינתיים הוא שומר על הגוף מפני זיהומים ואובדן נוזלים, ובינתיים אפשר להתחיל בהצמחה של עור עצמי, על ידי שתילת איי-עור קטנים מאותם חלקי עור שנותרו בלתי כוויים. אין בשלב זה תחליף טוב יותר לכיסוי הזמני מאשר עור אדם, אם כי יתכן שבעתיד הקרוב יוכלו לייצר באופן מלאכותי תחליף-עור טוב, ואז לא יהא צורך בעור ממת. בימי שלום מצויים חולי כוויה קשים בגלל תאונות דרכים, תאונות עבודה וניסיונות התאבדות. ברור שבזמן מלחמה עולה מאוד מספר נפגעי הכוויות הקשים, בעיקר נפגעי טנקים. קרנית – רקמה זו ראויה לשימוש גם אם נלקחה לאחר מוות לבבי, אך יש צורך לקחתה לא יאוחר מ-6 עד 12 שעות לאחר המוות, כדי למנוע שינויים נמקיים. השתלת קרנית היא צורת ההשתלה השכיחה ביותר בארה"ב, ובשנת 1985 בוצעו שם למעלה מ- 30,000 השתלות כאלו. 90% מהם נלקחו מ- 88 בנקים לעיניים ברחבי ארה"ב. למרות זאת היה מחסור של 3,500-5,000 קרניות להשתלה בשנה זו. ההצלחה בקליטת שתל של קרנית היא בסביבות 90%. ד. פרטי דינים בהשתלת איברים מלאכותיים אין בדרך כלל בעיה הלכתית-מוסרית, כל עוד הסיכוי להצלחתם גדול מהסיכון. אי לכך, אין כל מניעה הלכתית בהשתלת שסתומי-לב, חלקי עצם, מפרקים, ושימוש בדיאליזה. אכן, כיום אסורה השתלת לב מלאכותי, כיון שבשלב זה סיכויי הצלחתה נמוכים ביותר. אם בעתיד ישתפרו הסיכויים להצלחת התפקוד של לב מלאכותי, יהא מותר הדבר, כמו כל ניתוח עם סיכונים, אשר סיכוייו טובים. יש להדגיש, כי לעיתים יש צורך בחיבורו של חולה לב קשה ללב מלאכותי באופן זמני, עד למציאת לב טבעי מתאים להשתלה, ודרך זו הנה ברת-הצלחה סבירה. קיימת, אפוא, עדיפות מוסרית-הלכתית ברורה לפיתוח איברים מלאכותיים, או לפיתוח טכניקות השתלה ומניעת דחייה מבעלי חיים. במצב הקיים כיום, כמעט שאין דרכים אלו אפשריות, ולכן המקור הבלעדי לרוב האיברים המושתלים הוא מבני אדם, חיים או מתים, ולאחרונה הוחל גם בשימוש ברקמות של עוברים. הבעיות ההלכתיות, כמו גם המוסריות והמשפטיות, מתייחסות לתורם, למושתל ולמדיניות החברתית-ציבורית הכללית. 1. התורם 1א. תורם חי באופן עקרוני, יש מקום לשקול לקיחת איבר מתורם חי רק אם אין בניתוח משום סיכון מיוחד של התורם, חייו יוכלו להימשך לאחר הניתוח ללא שחסרון האיבר יהא מורגש, ולא יזדקק התורם לטיפולים מיוחדים, או למעקב רפואי ממושך. כמו כן יש הצדקה לשקול לקיחת איבר מתורם חי רק אם סיכויי ההשתלה טובים, ובנסיבות המקרה הנידון תרומתו של התורם היא הדרך הטובה יותר לטיפול בחולה. בכל מקרה של תרומת איברים על ידי תורם חי יש צורך בהסכמתו המודעת לתרומה כזו. אי לכך, שלוש רקמות יכול אדם חי לתרום כיום לצורך השתלה: כליה, דם, ומוח עצם. ההבדל ביניהם הוא, שבהוצאת כליה נשאר חסרון קבוע אצל התורם באיבר זה ("אין גזעו מחליף"), ועצם הפעולה כרוכה בסיכון מסוים (ראה בחלק המדעי), בעוד שלאחר הוצאת דם ומוח-עצם מתחלפות רקמות אלו, לא נשאר בהם חסר בגופו של התורם, ועצם הוצאתם איננה כרוכה בסיכון. כליה – בהשתלה כליה מתורם חי השאלה ההלכתית העיקרית היא: האם מותר לאדם להכניס עצמו לספק סכנה, כדי להציל חברו מסכנה וודאית, ואם מותר – האם יש עליו חיוב לעשות זאת? בנידון ההשלכה ההלכתית של שאלה זו ביחס להשתלת איברים מן החי, דנו בכך פוסקי דורנו. יש שפסקו לאסור תרומת כליה מן החי; יש שהתירו לאדם לתרום כלייתו מחיים, והיא מידת חסידות, אך אין חיוב לעשות זאת; ויש מי שכתב, שלא רק שמותר לתרום כליה מחיים, אלא שמצווה יש בדבר, ואם לא עשה זאת עובר על הלאו של לא תעמוד על דם רעך. במקרה ששני אחים מתאימים להיות תורמי כליה לאחותם, אלא שאחד נשוי ואשתו מתנגדת לתרומתו, והשני רווק והוא חושש שיתקשה למצוא שידוך לאחר שיתרום אחת מכליותיו, יש להעדיף את עמדת הרווק ולקחת את הכליה מהנשוי, וזאת בתנאי שתרומת הכליה לא תפגע בחיובי עונה כלפי אשתו, אבל אם אין פגיעה במצות עונה, אין די משקל בהתנגדות האישה מול הערך העליון של הצלת חיי אדם. דם ומוח עצם מותר לתרום רקמות אלו לצורך השתלה, כי אין סיכון בדבר, וגם גזעו מחליף, ומצווה לקרוב משפחה להתנדב לכך בעת הצורך, כדי להציל נפש בישראל. ואם התורם מסרב, יש מי שכתב שאין לחייבו לתרום דם עבור חברו, אפילו אם מדובר בסוג דם נדיר שאין דרך אחרת להשיגו, ואי-התרומה תסכן את חיי חברו, אלא שאם תרם – הרי זו מידת חסידות, ויש מי שכתב לחייב תרומת דם בתנאים אלו. מותר לתרום דם לבנק דם תמורת כסף, ואף על פי שאין זה לצורך פיקוח נפש לפנינו, ויש מי שכתב, שלכתחילה אין לקחת ממון עבור תרומת דם, אבל אם התנה – חייב לשלם. ובשבת אסור לתרום דם, אלא אם כן הוא עת מלחמה, ואין די מנות דם בבנק הדם, או שיש צורך בעירוי דם לחולה, ואי אפשר להשיג דם מוכן בבנק הדם. יש מי שכתב, שאין בהלכה כל מקור לאסור תרומת רקמה מחיים תמורת תשלום, אך הרגש המוסרי אינו רואה מעשה כזה בחיוב. אכן, מסחור באיברים נוגד את תפיסת היסוד של ערכינו הרוחניים והמוסריים, ועלול לגרום לאי-צדק חברתי, כשהעניים ישמשו כמקור אספקה של "חלקי חילוף" אנושיים, בגלל אילוצים ולחצים כספיים וחברתיים. מקרים חריגים ויוצאים מן הכלל של תרומת איברים בעבור תשלום ייקבעו לאחר שיקול דעת זהיר ובכל מקרה לגופו. 1ב. תורם מת מערכת השיקולים ההלכתיים במקרה זה נוגעת לדיון הרחב על ניתוחי מתים. השאלות ההלכתיות העיקריות הן: א. האם יש בשימוש באיבר ממת להשתלה איסור הנאה ממת, אף על פי שזוהי צורה של הנאה שלא כדרכה, והשאלה היא אם הנאה שלא כדרכה ממת אסורה או לא. בדרך כלל, יש הסוברים שאין איסור הנאה ממת חל בהנאה שלא כדרכה, ויש הסוברים שיש איסור בכך. יש מי שחידש, שבעניין השתלת איבר ממת לחי אין בכלל גדר איסור הנאה מן המת, כי איבר המושתל בגוף חי, אותו איבר חוזר וקם לתחייה, וממילא פוקעים ממנו דיני מת, וההנאה היא, אפוא, הנאה מן החי. ב. האם בהוצאת איבר מן המת, והשתלתו בגוף אחר, עוברים על ביטול מצוות קבורה, ואיסור הלנת המת? יש מי שחידש, שבהשתלת איבר ממת לחי אין עניין של ביטול מצוות קבורה, כי חיבור האיבר לאדם חי מחזיר אותו לחיותו, ואין זה בגדר בשר מן המת. ג. האם איסור ניוול המת, שקיים בניתוח גדול, כגון פתיחת הבטן או הוצאת עין, חל גם בהוצאת איבר להשתלה? יש הסבורים, שאיסור זה אמנם חל בכל מקרה; יש הסבורים, שהאיסור חל רק אם לא הסכים מחייו; ויש הסבורים, שאם נתיחת המת נעשית לצורך השתלת איברים עבור חולה הנזקק לכך, אין איסור ניוול מת כלל. כל זה נידון ביחס לרקמות איברים, שאמנם יש בהם צורך רב, אך היעדר תפקודם איננו מסכן את חיי המושתל. אכן, רוב הפוסקים סבורים, שאם מצבו של הנזקק לאיבר הוא בגדר פיקוח נפש, נדחה איסור ניוול המת לצורך הצלתו. ד. האם יש איסור גזל בלקיחת איבר ממת, והאם איסור זה נדחה מפני פיקוח נפש? יש הסבורים, שאין איסור גזל נדחה אפילו במקום פיקוח נפש, אך רוב הפוסקים סוברים, שגם איסור זה נדחה בפני פיקוח נפש. מבחינת ההלכה, המצב הקל ביותר ללקיחת איבר ממת יהודי לצורך השתלה הוא כשמתקיימים התנאים הבאים: החולה הזקוק להשתלה נמצא בפנינו; המצב הרפואי של החולה הוא בגדר פיקוח נפש; התורם הסכים מחייו, שיילקחו ממנו איברים להשתלה לאחר מותו בתנאים כאלו. הבעיות ההלכתיות קשות יותר כאשר חסרים נתונים אלו, חלקם או כולם. יש הסבורים, שבכל מקרה אסור לקחת איבר ממת יהודי להשתלה, גם אם מתקיימים כל התנאים דלעיל, אך רוב פוסקי דורנו הסכימו להתיר ולקחת איבר מן המת להשתלה בחי, אם מתקיימים התנאים דלעיל, וכן נהוג בכל מקום, ויש אף הסבורים שמצווה להסכים מחיים לתרום איברים שיילקחו לאחר המוות, בתנאי שזה נעשה עבור חולים הנמצאים באותו זמן לפנינו וזקוקים לכך, וכן מצווה על קרובי הנפטר להסכים לתרומה כזו עבור חולה בפנינו. בכל מקרה יש צורך בהסכמת המשפחה ללקיחת איבר מקרובם הנפטר לצורך ההשתלה. מאידך, אין סמכות למשפחה להסכים ללקיחת איבר מקרובם המת, במקום שאין לכך היתר מצד ההלכה. ואפילו אם נתן המנוח הסכמתו מחיים, יש אומרים שיש כוח בידי בני המשפחה לסרב, אם לא מדובר במצב של פיקוח נפש. יש מי שכתב, שמותר לשאת "כרטיס תורם", שבו נכתב כי נושא תעודה זו הסכים מחייו לתרום איברים לאחר מותו, אך זאת בכפוף למספר תנאים: שלא יוציאו ממנו איברים קודם למותו על פי ההלכה; שהנתיחה להוצאת האיברים תוגבל למינימום הדרוש, ורק עבור איברים הדרושים להצלת חיים; ושכל חלקי המת למעט האיבר או הרקמה שנלקחו להשתלה יובאו לקבורה. אין להאריך חיי הגוסס והנוטה למות, רק כדי שאפשר יהיה להשתמש באיבריו להשתלה. וכן אסור להוציא איבר מאדם חי, ואפילו הוא גוסס בידי שמים, או גוסס בידי אדם, או טריפה, כאשר על ידי מעשה זה יקרבו את מותו, שאין להקריב חיי אדם אחד עבור אדם אחר, ואין דוחים נפש מפני נפש, ואפילו טריפה עבור בריא. אברים מיוחדים כליות – אין ספק, שאדם הסובל מאי ספיקת כליות סופנית הוא בגדר חולה שיש בו סכנה, ולכן מותר לקחת כליה ממת לצורך השתלתה בחולה שנזקק לה. לב וכבד – קבוצה מיוחדת של איברים אלו ניתנים לשימוש לצורך השתלה, רק אם נלקחים הם במצב שבו לבו של התורם עדיין פועם. הם מקיימים את כל התנאים, שלפיהם יש מקום להתיר ההשתלה, היינו החולה בפנינו, ומצבו מוגדר כפקוח נפש, אך השאלה ההלכתית לגביהם היא, האם התורם – שמוחו חדל לפעול לחלוטין ובאופן בלתי הפיך, ולבו פועם עדיין – מוגדר כחי או כמת, ולגבי השתלת לב קיימת בעיה הלכתית אם מותר להוציא את הלב החולה מהמושתל. הדיון ההלכתי בעניין השתלת לב וכבד נוגע, אפוא, גם לתורם וגם למושתל. יש הסוברים שקיים איסור מוחלט להוציא איבר מאדם שמוגדר כמת מוות מוחי, ולכן אין אפשרות לבצע השתלת לב או כבד, ויש שהתירו לקיחת לב ממי שהוגדר כמת מוות מוחי, והשתלתו בחולה הזקוק לכך. עור – היבט מיוחד יש לבעיות ההלכתיות הכלליות של ניתוחי מתים ביחס ללקיחת עור ממת: א. בדין איסור הנאה ממת, יש שפסקו שאין איסור הנאה מן התורה בעור מן המת, אך רוב הפוסקים כתבו, שאיסור זה חל גם בעור; ב. בדין חיוב קבורה של עור המת, יש מי שכתב שהדבר תלוי במחלוקת אמוראים. אם חולה כוויה נמצא לפנינו, והוא במצב של סכנה, מותר לקחת עור של מת כדי לכסותו לצורך הצלתו. אכן, גם אם אין חולה בפנינו, אלא שלוקחים עור ממתים ושומרים אותם במאגר ("בנק עור") לצורך טיפול בחולים עתידיים – דעת רוב פוסקי דורנו להתיר. קרנית – מבין הבעיות הכלליות הקשורות בהשתלת איברים ממת, מיוחדת היא הקרנית ביחס לשאלת ביטול מצות קבורה, בגלל היותה פחותה מכזית. להלכה – יש הסבורים, שאסור להוציא קרנית ממת יהודי להשתלה, ויש הסוברים שמותר להוציא קרנית ממת יהודי לצורך השתלה. מבין המתירים, יש שהתירו במפורש רק עבור סומא בשתי עיניו, יש המתירים גם עבור סומא בעין אחת, ויש שהתירו אפילו כשאין חולה בפנינו, היינו הוצאת קרנית ממת למאגר ("בנק") של קרניות. ה. רקע אתי תורם חי הבעיות האתיות במקרה זה נוגעות לשאלה, האם מותר לשכנע תורם פוטנציאלי מתאים לתרומה, כגון מוח עצם, שהנזק והסבל הוא מינימלי, לתרום מרקמתו לנזקק, ואם כן – האם מותר גם לכפות עליו תרומה כזו; מה המשקל של הסכמה מודעת בתורם חי עבור קרובו, כשהוא נתן ללחצים פסיכולוגיים וחברתיים שונים? תורם מת השאלות האתיות שנידונו בהקשה זה הן: מה הערך שיש לייחס לגופת המת; האם הגופה היא רכוש הנפטר, המשפחה, או החברה; האם מותר לעשות בה כל מה שעולה על הדעת לטובת החיים; האם יש להתיר לקיחת איברים להשתלה רק ממתים, שבחייהם הצהירו במפורש שזהו רצונם, או האם מותר לקחת איברים מכל המתים, פרט לאלו שהצהירו בחייהם במפורש שאינם רוצים זאת; מה מעמד המשפחה ביחס להחלטות ללקיחת איברים להשתלה. הדתות הגדולות – הנצרות הקתולית והאיסלאם – חלוקות בדעתם ביחס להשתלת איברים מחי וממת. המסחור באיברים רוב האתיקאים והמשתילים מתנגדים למסחור איברים תמורת כסף, טובות-הנאה אחרות, לחצים פוליטיים וכד', וממליצים לבחור בהתאם לקדימויות רפואיות. שכן קיימת סכנה של יצירת רפואה בלתי שוויונית, כך שעשירים יזכו באיברים להשתלה, ועניים לא רק שלא יזכו בכך, אלא אדרבה יהפכו למקור לקיחת איברים תמורת לחץ כספי. הדבר הזה אכן קרה בפועל במדינות עניות, כמו הודו ומדינות בדרום אמריקה, מקומות בהם אפילו אנשים חיים הציעו לתרום מאיבריהם תמורת תשלום. יתר על כן, יש מרכזים רפואיים אשר מציעים השתלת איברים לזרים תמורת תשלום, או המייצאים איברים לאזרחים במדינות אחרות תמורת תשלום, ובכך מקדימים תורם של זרים לפני אזרחי מדינותיהם. אחרים סבורים, שסיכון עצמי על ידי תרומת-איבר מחיים תמורת תשלום, איננו שונה מסיכון עצמי בעיסוק במקצועות מסוכנים כמו כיבוי אש, שיטור, צבא, צייד וכיו"ב, שגם הם נעשים תמורת תשלום, אך אין זה מפחית מערך העיסוק וחשיבותו. המתנגדים לכך סבורים, שאצל האחרונים זוהי מלאכתם ועיסוקם, אבל תרומת איברים היא בדרך כלל חד-פעמית, וצריכה לנבוע ממניעים רגשיים וגמילת חסדים, ולא מבצע כסף. מערכות משפטיות שונות בעולם קבעו במפורש בחוקיהם, כי תשלום בגין מתן איברים להשתלה בטל, ומהווה עבירה בת-עונשין, עקב היותו נוגד את הסדר הציבורי. מקובל כיום להפריד בין הצוות אשר מטפל בתורם הפוטנציאלי וקובע את מותו, לבין צוות ההשתלה. כל אחד מהצוותות צריך לדאוג באופן מלא ובלעדי ל"חולה שלו", ולא לערבב שיקולים בלתי רלוונטיים לאותו חולה. דבר זה הוכר בעולם, והתקבל כנורמה מחייבת. לעיון נוסף: (שמות מאמרים באתר דעת והקישור אליהם) מכירת איברים / מיכאל ויגודה תרומת איברים מן החי והמסחר בהם / מיכאל ויגודה תרומת אברים מאדם חי - סיכון התורם וקבלת תשלום / שאול ישראלי מקור הערך: פרופ' אברהם שטיינברג, קטעים מתוך "אנציקלופדיה הלכתית רפואית"
יש לך מה להוסיף או להעיר? לחץ כאן |
|


